Therapeutic Drug Monitoring (TDM) for Autoimmune Diseases

Therapeutic Drug Monitoring (TDM) for Autoimmune Diseases
In the last decade, the appearance of new therapeutic alternatives for the treatment of inflammatory autoimmune diseases has increased rapidly. These new therapies, mostly biological drugs, have supported a therapeutic revolution in areas such as gastroenterology, rheumatology, and dermatology. But biological drug therapy often fails without ongoing monitoring and optimization. This post will review how therapeutic drug monitoring (TDM) is used to optimize biologic drug treatment and strategies for using TDM.
Biological Drug Treatment for Inflammatory Autoimmune Disorders
Biological drugs are medicines that are obtained from biological systems, rather than being chemically synthesized, and they include a wide range of medical products, including the immunomodulators, therapeutic proteins (insulin, erythropoietin (EPO), factors, cytokines, etc.), and vaccines.
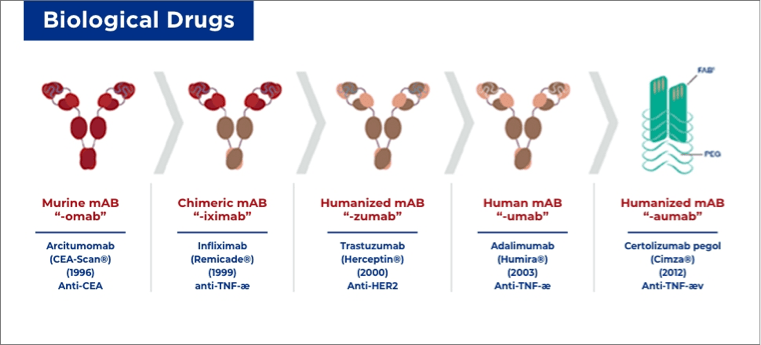
The advent of biological therapy, particularly with monoclonal antibodies (mAbs) has led to further significant benefits for many patients. Some examples are:
- Tumor necrosis factor inhibitors (TNFi; e.g., infliximab, adalimumab, golimumab, certolizumab pegol, etc.)
- Anti-integrin α4β7 (vedolizumab)
- Anti-IL12/23 (ustekinumab)
To minimize negative long-term outcomes in inflammatory disorders, starting biological drug treatment at an early stage of the disease is important. Current treatment recommendations advocate an early top down approach consisting of induction-remission treatment with immunomodulators and biological drugs in individuals with high-risk disease; this is followed with maintenance treatment.1 Patients with a high disease burden at presentation usually require more intensive treatment than those with milder disease.
Rheumatoid arthritis (RA), inflammatory bowel disease (IBD; e.g. ulcerative colitis (UC) and Crohn's disease [CD]), and psoriasis are three of the most common examples of chronic autoimmune inflammatory diseases. The introduction of disease-modifying immunosuppressant therapy with drugs such as methotrexate greatly improves symptom control for a majority of patients and reduced disease activity, but long-term clinical remission is not so common.² ³
Principles of Quality Management in the Laboratory
It has been reported that one-third of the patients who receive biologic medicines experience primary failure to their treatment, and up to 60% of those who respond initially suffer a loss of response over time (secondary failure).⁴ These failures (primary and secondary) have been attributed to:
- Inadequate serum concentrations of drug (pharmacokinetic variability and failure)
- Development of antibodies against the drug (immunogenicity)
- Different inflammatory mechanism of action (e.g. the biological drug is not targeting the major mediator involved in the inflammatory process)
To maximize the success of these therapeutic strategies, therapeutic drug monitoring is essential to:
- Monitor the levels of drug in the blood, and to detect the development of anti-drug antibodies (ADAs) in the patient
- Identify the possible causes of therapeutic failure
- Make informed and objective decisions to implement the right treatment strategies to the needs of the patient by adjusting the drug-dose regimen in order to obtain an optimal therapeutic drug concentration and improve clinical outcomes (personalized medicine)
Evidence has been published showing the relationship between serum drug levels and clinical response, and the negative effect of the appearance of ADAs on drug levels.⁵⁻⁹
- Drug and ADA levels strongly correlate with clinical response
- Positive antibody levels to TNF inhibitors correlate to null or sub-therapeutic levels of the drug and poor clinical response
- Therapeutic levels of TNF inhibitors correlate to low or null titers of ADAs and good or moderate clinical response
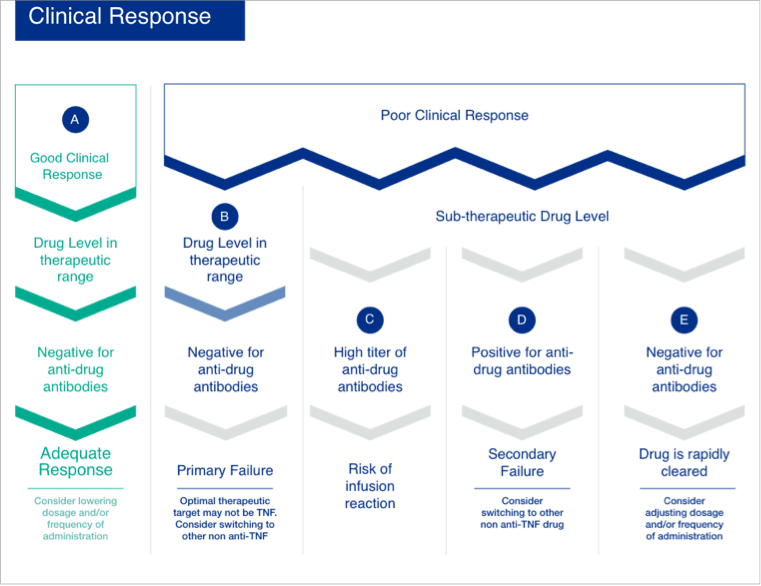
Proposed Therapeutic Drug Monitoring Algorithm for Patient Management
The drug and antibody levels are measured after administration of a dose of the drug and immediately before the following dose (trough levels). Trough level or trough concentration is the lowest concentration reached by a drug before the next dose is administered.
Various situations can arise (See the proposed algorithm):
Good Clinical response
- Situation A. The patients have an adequate response with the drug plasma levels in therapeutic range and no ADAs. In terms of cost-effectiveness consider lowering dosage and/or frequency of administration.
Poor Clinical response
- Situation B. In the case of a poor clinical response to an anti-TNF agent, with plasma levels of the drug in the therapeutic range and no ADAs, a primary failure may be the case. This may be due to the therapeutic target not being the right one for the drug used, with the result that switching to another agent with a different mechanism of action should be considered.
- Situation C. If the ADAs titer is very high, there may be a risk of an infusion reaction to the next dose. Switching to another anti-TNF agent must be considered.
- Situation D. If ADAs are present when the immune system detects the drug as a foreign body, then a secondary treatment failure due to immunogenicity may be the case and switching to another biologic agent should be considered.
- Situation E. Subtherapeutic levels may also be detected, but in the absence of ADAs, possibly because the drug is eliminated rapidly by the patient. Therefore, it will be necessary to increase the dose and the frequency of administration.
Benefits of Therapeutic Drug Monitoring
Therapeutic drug monitoring provides physicians with a clinically relevant tool for:
- Early prediction of reduced drug efficacy in patients with loss of response due to immunogenicity.¹⁰⁻¹¹
- Identification of primary non-responding patients during induction treatment (lack of response because of inappropriate therapeutic target).⁵ ¹²⁻¹⁵
- Provision of information that may help treatment optimization by adjusting the dosage or administration interval of the drug.⁶ ¹⁶
Therapeutic Drug Monitoring Strategy
This strategy of analyzing drug levels and ADA titers can be carried out reactively or proactively. Proactive TDM is used when the patient responds to treatment, and involves 2 or 3 analyses per year to anticipate failure of response, thus enabling rational use of the drug, with dose adjustments, switches, or discontinuation. Reactive TDM, in contrast, is used when the patient does not respond to treatment, as in a primary failure or a secondary loss of response; this is when drug levels and ADA titers are assessed.
Growing Evidence for TDM as an Effective Strategy
The evidence that therapeutic drug monitoring is clinically relevant and cost-effective is consistently growing. Regarding cost effectiveness of TDM, studies have shown how TDM can reduce treatment costs without reducing drug efficacy. For example, it has been shown that TDM can reduce direct costs by early detection of incorrect therapeutic targets or inefficient therapies and thereby produce significant savings in drug expenses.¹⁷⁻²⁰ Additionally, improved patient management can decrease indirect costs related to disease complications such us fewer IBD-related hospitalizations and less need for IBD-related surgery.²¹⁻²³
Using TDM for objective clinical decision-making during treatment (e.g. adjustment of drug dosage, drug switching, or changing to a drug with different mechanism of action) can reduce inefficient therapy, improve treatment response, and benefit the patient's quality of life, as well as being cost-effective in terms of use of healthcare systems resources.
Scientific materials
References
- D'Haens G, Baert F, van Assche G, Caenepeel P, Vergauwe P, Tuynman H, De Vos M, van Deventer S, Stitt L, Donner A, Vermeire S, Van De Mierop FJ, Coche JR, van der Woude J, Ochsenkühn T, van Bodegraven AA, Van Hootegem PP, Lambrecht GL, Mana F, Rutgeerts P, Feagan BG, Hommes D; Belgian Inflammatory Bowel Disease Research Group; North-Holland Gut Club. Early combined immunosuppression or conventional management in patients with newly diagnosed Crohn's disease: an open randomised trial. Lancet. 2008; 371:660-667. PUBMED link
- Medina F, Plasencia C, Goupille P, Ternant D, Balsa A, Mulleman D. Current practice for therapeutic drug monitoring of biopharmaceuticals in rheumatoid arthritis. Ther Drug Monit. 2017; 39:364-369. PUBMED link
- Park SH, Aniwan S, Loftus EV Jr. Advances in the use of biologics and other novel drugs for managing inflammatory bowel disease. Curr Opin Pharmacol. 2017; 37:65-71. PUBMED link
- Papamichael K, Cheifetz AS. Use of anti-TNF drug levels to optimise patient management. Frontline Gastroenterol. 2016; 7:289-300. PUBMED link
- Rosas J, Llinares-Tello F, de la Torre I, Santos-Ramírez C, Senabre-Gallego JM, Valor L, Barber-Vallés X, Hernández-Flórez D, Santos-Soler G, Salas-Heredia E, Carreño L; AIRE-MB Group. Clinical relevance of monitoring serum levels of adalimumab in patients with rheumatoid arthritis in daily practice. Clin Exp Rheumatol. 2014; 32:942-948. PUBMED link
- Chen DY, Chen YM, Tsai WC, Tseng JC, Chen YH, Hsieh CW, Hung WT, Lan JL. Significant associations of antidrug antibody levels with serum drug trough levels and therapeutic response of adalimumab and etanercept treatment in rheumatoid arthritis. Ann Rheum Dis. 2014; 74: e16. PUBMED link
- Radstake TR, Svenson M, Eijsbouts AM, van den Hoogen FH, Enevold C, van Riel PL, Bendtzen K. Formation of antibodies against infliximab and adalimumab strongly correlates with functional drug levels and clinical responses in rheumatoid arthritis. Ann Rheum Dis. 2009; 68(11):1739-45. PUBMED link
- Nanda KS, Cheifetz AS, Moss AC. Impact of antibodies to infliximab on clinical outcomes and serum infliximab levels in patients with inflammatory bowel disease (IBD): a meta-analysis. Am J Gastroenterol. 2013; 108(1):40-47. PUBMED link
- Thomas SS, Borazan N, Barroso N, Duan L, Taroumian S, Kretzmann B, Bardales R, Elashoff D, Vangala S, Furst DE. Comparative Immunogenicity of TNF Inhibitors: Impact on Clinical Efficacy and Tolerability in the Management of Autoimmune Diseases. A Systematic Review and Meta-Analysis. BioDrugs. 2015; 29:241-258. PUBMED link
- Pascual-Salcedo D, Plasencia C, Ramiro S, Nuño L, Bonilla G, Nagore D, Ruiz Del Agua A, Martínez A, Aarden L, Martín-Mola E, Balsa A. Influence of immunogenicity on the efficacy of long-term treatment with infliximab in rheumatoid arthritis. Rheumatology. 2011; 50:1445-1452. PUBMED link
- Chen DY, Chen YM, Hsieh TY, Hung WT, Hsieh CW, Chen HH, Tang KT, Lan JL. Drug trough levels predict therapeutic responses to dose reduction of adalimumab for rheumatoid arthritis patients during 24 weeks of follow-up. Rheumatology (Oxford). 2015:55:143-148. PUBMED link
- Arstikyte I, Kapleryte G, Butrimiene I, Venalis A. Influence of immunogenicity on the efficacy of long-term treatment with TNF alpha blockers in rheumatoid arthritis and spondyloarthritis patients. Biomed Res Int. 2015; 604872. PUBMED link
- Afif W, Loftus EV Jr, Faubion WA, Kane SV, Bruining DH, Hanson KA, Sandborn WJ. Clinical utility of measuring infliximab and human anti-chimeric antibody concentrations in patients with inflammatory bowel disease. Am J Gastroenterol. 2010; 105:1133-1139. PUBMED link
- Mulleman D, Ducourau E, Paintaud G, Ternant D, Watier H, Goupille P. Should anti-TNF-α drug levels and/or anti-drug antibodies be assayed in patients treated for rheumatoid arthritis? Joint Bone Spine. 2012; 79:109-112. PUBMED link
- Ben-Horin S, Chowers Y. Tailoring anti-TNF therapy in IBD: drug levels and disease activity. Nat Rev Gastroenterol Hepatol. 2014; 11:243-255. PUBMED link
- Wendling D, Likas C, Paccou J, Claudepierre P, Carton L, Combe B, Goupille P, Guillemin F, Hudry C, Miceli-Richard C, Dougados M; French Society for Rheumatology (SFR). Recommendations of the French Society for Reumatology (SFR) on the everyday management of patients with spondyloarthritis. Joint Bone Spine. 2014; 81:6-14. PUBMED link
- Krieckaert CLM, Nair SC, Nurmohamed MT, van Dongen CJ, Lems WF, Lafeber FP, Bijlsma JW, Koffijberg H, Wolbink G, Welsing PM. Personalized treatment using serum drug levels of adalimumab in patients with rheumatoid arthritis an evaluation of costs and effects: Ann Rheum Dis. 2015; 74:361-368. PUBMED link
- Steenholdt C, Brynskov J, Thomsen OØ, Munck LK, Fallingborg J, Christensen LA, Pedersen G, Kjeldsen J, Jacobsen BA, Oxholm AS, Kjellberg J, Bendtzen K, Ainsworth MA. Individualized therapy is more cost-effective than dose intensification in patients with Crohn's Disease who lose response to anti-TNF treatment: a randomized, controlled trial. Gut. 2014; 63:919-927. PUBMED link
- Amiot A, Hulin A, Belhassan M, Andre C, Gagniere C, Le Baleur Y, Farcet JP, Delchier JC, Hüe S. Therapeutic drug monitoring is predictive of loss of response after de-escalation of infliximab therapy in patients with inflammatory bowel disease in clinical remission. Clin Res Hepatol Gastroenterol. 2016; 40:90-98. PUBMED link
- Martelli L, Olivera P, Roblin X, Attar A, Peyrin-Biroulet L. Cost-effectiveness of drug monitoring of anti-TNF therapy in inflammatory bowel disease and rheumatoid arthritis a systematic review. J Gastroenterol. 2017; 52:19-25. PUBMED link
- Papamichael K, Chachu KA, Vajravelu RK, Vaughn BP, Ni J, Osterman MT, Cheifetz AS. Improved long-term outcomes of patients with inflammatory bowel disease receiving proactive compared with reactive monitoring of serum concentrations of infliximab. Clin Gastroenterol Hepatol. 2017; 15:1580-1588.e3. PUBMED link
- Papamichael K, Vajravelu RK, Vaughn BP, Osterman MT, Cheifetz AS. Proactive infliximab monitoring following reactive testing is associated with better clinical outcomes than reactive testing alone in patients with inflammatory bowel disease. J Crohns Colitis. 2018; 12:804-810. PUBMED link
- Papamichael K, Cheifetz AS. Is It prime time for proactive therapeutic drug monitoring of anti-tumor necrosis factor therapy in inflammatory bowel disease? Gastroenterol. 2019; 157:922-924. PUBMED link